Notícias
Cuidados Paliativos Pediátricos

“Revolução? Mudança?
O que eu quero deveras, com toda a intimidade da minha alma, é que cessem as nuvens átonas que ensaboam cinzentamente o céu; o que eu quero é ver o azul começar a surgir de entre elas, verdade certa e clara porque nada é nem quer.”
Fernando Pessoa
Em 1985, Sylvia Cook, uma enfermeira do Hospital Infantil de Stanford nos EUA, enviou uma carta ao genial Charles M. Schulz, pedindo-lhe para produzir e escrever um curta de animação estrelando os personagens de Peanuts, com o objetivo de abordar o câncer para crianças. Não sabemos o que Charles Schulz pensou inicialmente, há quem diga que a ideia foi considerada de mau gosto, mas, fato é que o programa “Why Charlie Brown, why?” foi ao ar em 16 de março de 1990 no horário nobre e, posteriormente, indicado ao Emmy. No mesmo ano em que a Organização Mundial de Saúde (OMS) conceituou cuidados paliativos pela primeira vez. Na animação, Linus e Charlie Brown ficam amigos de Janice, uma menina que adoece e é diagnosticada com leucemia. Eles conversam sobre internação, quimioterapia, medo da morte e da dor, entre outros assuntos. Uma ótima ferramenta de comunicação para quem lida com crianças, seres de imaginação fértil e percepção aguçada. Como no livro Oscar e a Senhora Rosa de Eric Emmanuel Schmitt: “O ambiente aqui se deteriora. Conversei a respeito com meu amigo Bacon. Na verdade, não se chama Bacon, o seu nome mesmo é Yves, mas preferimos Bacon porque combina mais com ele, vítima de queimaduras graves. Eu disse: Bacon, os médicos não gostam mais de mim, deixo todos deprimidos. Responde Bacon: Claro, médicos são inesgotáveis, cheios de ideias para fazer operações nas pessoas, e você não rende mais nenhuma. A mim prometeram pelo menos umas seis, calculo. Eu disse: Mas por que não dizem simplesmente que vou morrer? Nessa hora, Bacon fez como todo mundo no hospital: ficou surdo. Se você diz “morrer” num hospital, ninguém escuta. Vem uma corrente de ar não se sabe de onde e muda o rumo da conversa, pode ter certeza. Já fiz o teste com todos. Menos com Vovó-Rosa.”
Nos últimos 30 anos, com o aumento da sobrevida de pacientes pediátricos com doenças crônicas complexas, o interesse por cuidados paliativos pediátricos cresce no mundo inteiro. Antes disso, há registros de iniciativas voltadas para o controle de sintomas e cuidados de fim de vida, especialmente para pacientes oncológicos. O primeiro hospice (a palavra francesa hospice é a tradução do vocábulo latino hospitium, cujo significado é hospedagem, hospitalidade) pediátrico (Edmarc Children’s Hospice) foi fundado nos EUA em 1977. A californiana Ann Armstrong-Dailey, testemunha do crescente movimento hospice para pacientes adultos americanos, tornou-se ativista da causa pediátrica e fundou a organização Children’s Hospice International (CHI) em 1983. Um dos lemas desta influente organização é que os pais nunca deveriam ter que optar por tratamento curativo ou tratamento paliativo, tendo direito a internações em hospices mesmo em vigência de tratamento curativo. Ann foi uma visionária ao lutar pelo direito dos pacientes pediátricos com doenças que ameaçam a vida de receber cuidado paliativo desde o diagnóstico.
Atualmente, há inúmeras evidências de que a aplicação de cuidados paliativos, especialmente quando oferecidos precocemente, melhora a qualidade de vida das crianças e das famílias, aumenta a sobrevida dos pacientes e reduz custos e internações hospitalares.
A definição inicial de cuidados paliativos proposta pela OMS ressaltava sua aplicação a pacientes que não respondiam a terapêuticas curativas, o que facilitava a interpretação de que eram destinados somente aos pacientes em fase final de vida. Ela foi revisada em 2002. Na última revisão, publicada em 2017, a OMS alterou a definição geral para “uma abordagem que melhora a qualidade de vida dos pacientes (adultos ou crianças) e de seus familiares que enfrentam problemas associados a doenças que ameaçam a vida. Previne e alivia sofrimento por meio de investigação precoce, avaliação correta e tratamento da dor e de outros problemas físicos, psicossociais ou espirituais”. Desde 1998, havia uma definição separada para Pediatria, revisada em 2006: “cuidado ativo e total à criança no contexto do seu corpo, mente e alma, bem como suporte à família; que se inicia quando a doença é diagnosticada e continua independentemente de a criança receber ou não tratamento curativo. Os profissionais de saúde devem avaliar e aliviar o sofrimento físico, psicológico e social da criança, com uma abordagem multidisciplinar que inclua a família e a utilização de recursos da comunidade; pode ser implementado mesmo quando os recursos são limitados; oferecido em instituições de nível terciário, centros de saúde e até na casa da criança”.
A busca pelo melhor interesse da criança norteia a elaboração de um plano pela equipe de cuidados paliativos pediátricos. Segundo a Corte Europeia de Direitos Humanos: “Os melhores interesses são usados no sentido mais amplo e incluem todo tipo de consideração capaz de impactar a decisão. Isso inclui considerações médicas, emocionais, sensoriais (prazer, dor e sofrimento) e instintivas (o instinto humano de sobreviver).”
Desde 2011, a Pediatria é uma das especialidades associadas à área de atuação em medicina paliativa, determinada pela Resolução do Conselho Federal de Medicina (CFM) 1973/2011. Desde 2019, a Sociedade Brasileira de Pediatria propôs ampliação do programa de residência médica para 3 anos em decorrência da necessidade de atenção às doenças crônicas da criança e do adolescente.
Tabela 1. Indicação de cuidados paliativos por categoria, conforme recomendação da Association for Children’s Palliative Care -ACT(2009).
|
Categoria |
Definição |
Exemplos |
|
1 |
Condicões em que o tratamento curativo é possível, porém pode falhar |
Câncer avançado ou com prognóstico desfavorável Cardiopatias congênitas complexas ou adquiridas Anomalias congênitas ou adquiridas das vias respiratórias Falência de órgãos com indicação de transplante
|
|
2 |
Condições que necessitam de tratamento a longo prazo afim de manter a qualidade de vida |
Infecção pelo vírus da imunodeficiência humano Anemia falciforme Distúrbios gastrointestinais graves ou malformações Epidermólise bolhosa Imunodeficiências graves Insuficiência renal em diálise, transplante ou quando ambos não estão indicados Insuficiência respiratória crônica Distrofias musculares e outras desordens musculares Pós transplantes (órgãos sólidos ou medula óssea)
|
|
3 |
Condições progressivas nas quais o tratamento é exclusivamente paliativo desde o diagnóstico |
Desordens metabólicas progressivas Anormalidades cromossômicas ( trissomia 13, trissomia 18) Formas graves de osteogênese imperfeita
|
|
4 |
Condições envolvendo grave incapacidade, não progressiva, que causam extrema dependência e vulnerabilidade a complicações de saúde |
Prematuridade extrema Sequelas neurológicas graves de doenças infecciosas Hipóxia ou anóxia com lesão cerebral Trauma cerebral grave Paralisia cerebral grave com infecções recorrentes ou dificuldade para controlar os sintomas Holoprosencefalia ou outras malformações graves do sistema nervoso central |
Há grande potencial de cooperação entre equipes de cuidado paliativo pediátrico com unidades de terapia intensiva pediátrica e neonatal. Em determinadas situações, o limite entre um tratamento razoável e a obstinação terapêutica é impreciso. A interação entre as partes envolvidas com comunicação clara, honesta e sensível é fundamental. Esse processo pode compreender múltiplos encontros com todos os especialistas, a família e a equipe de cuidados paliativos pediátricos para definição do melhor caminho a tomar. Em geral, leva tempo (um tempo que é próprio de cada um) até a família compreender e processar todas as informações e opções. Reflexões a respeito do estágio evolutivo da doença, opções de tratamento ou não tratamento, chance de sucesso da intervenção proposta, riscos potenciais, aspectos morais, legais e valores da família e do paciente são as bases da construção de um plano de cuidados. Quanto maior a incerteza científica em relação ao prognóstico e às opções terapêuticas, maior deve ser a participação do paciente e da família na tomada de decisões.
Figura 1 Representação do papel dos cuidados paliativos pediátricos no curso do adoecimento
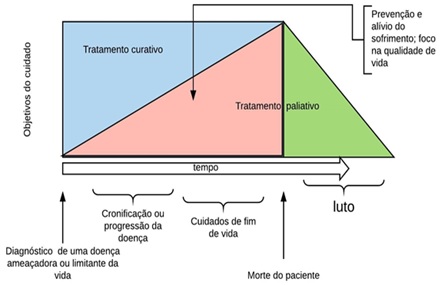
Fonte: Adaptada do Manual de Cuidados Paliativos da ANCP (2012)
Existe também um campo de ações paliativas cirúrgicas. E é mister esclarecer que cuidados paliativos e cirúrgicos não são antagonistas, mas se complementam, principalmente se a intervenção cirúrgica promover uma chance razoável de melhorar o bem-estar e o conforto do paciente. No entanto, é fundamental a discussão sobre riscos anestésicos, do procedimento, do pós operatório e plano de ação em caso de complicações cirúrgicas e anestésicas, baseados em objetivos do cuidado, fase na trajetória da doença e valores do paciente e da família.
Em oncologia, estima-se que de 25 a 30% dos pacientes com câncer possa apresentar-se com metástases cerebrais. Quando há múltiplas lesões ou comprometimento meníngeo, o prognóstico costuma ser de poucos meses ou semanas de vida. Contudo, em situações como lesão única ou hidrocefalia obstrutiva por comprometimento da fossa posterior a ressecção cirúrgica tem chance de causar benefício tanto no alívio de sintomas quanto no aumento da sobrevida. Na decisão sobre a intervenção, aspectos como status neurocognitivo, resposta ao tratamento, estadiamento da doença sistêmica e classificação funcional são levados em conta. Quanto às lesões na coluna vertebral, até 40% dos pacientes com metástases podem apresentá-las. A apresentação clínica é variável e o tratamento varia de agressivo a conservador ou minimamente invasivo dependendo do cenário clínico. O encaminhamento ao cirurgião tem várias finalidades (diagnóstico, ressecção, dor intratável, instabilidade, déficit neurológico) e a recuperação é altamente influenciada pelo déficit pré-operatório. A colaboração multiprofissional entre a oncologia, a neurocirurgia e a medicina paliativa é pertinente e crucial para maximizar as melhores opções terapêuticas disponíveis e proporcionais de maneira individualizada.
Em relação às questões legais, a Constituição Federal de 1988 estabelece a dignidade da pessoa humana como um dos fundamentos da República Federativa do Brasil e garante que “ninguém será submetido a tortura ou a tratamento desumano ou degradante” (art 5o inciso III). Em São Paulo, a lei estadual número 10241-1999 “Lei Mário Covas” garante a pacientes e familiares o direito de recusar tratamentos dolorosos ou desproporcionais para prolongar a vida. A Resolução no41 do Conselho Nacional de Saúde publicada no Diário Oficial da União em 31/10/2018 dispõe sobre as diretrizes para a organização dos cuidados paliativos no âmbito do SUS e recomenda que “será elegível para cuidados paliativos toda pessoa afetada por uma doença que ameace a vida, seja aguda ou crônica, a partir do diagnóstico desta condição”. No Código de Ética Médico, o princípio XXII e o artigo 41 dispõem: “nas situações clínicas irreversíveis e terminais, o médico evitará a realização de procedimentos diagnósticos e terapêuticos desnecessários e propiciará aos pacientes sob sua atenção todos os cuidados paliativos apropriados”, “nos casos de doença incurável e terminal, deve o médico oferecer todos os cuidados paliativos disponíveis sem empreender ações diagnósticas ou terapêuticas inúteis ou obstinadas, levando sempre em consideração a vontade expressa do paciente ou, na sua impossibilidade, a de seu representante legal”. A Resolução CFM nº1.805/2006 no seu artigo 1 versa: “é permitido ao médico limitar ou suspender procedimentos e tratamentos que prolonguem a vida do doente, em fase terminal, de enfermidade grave e incurável, respeitada a vontade da pessoa ou do seu representante legal”. A Resolução 1805/2006, em especial, tem força de lei, pois resultou em processo que tramitou em julgado na Justiça Federal com sentença positiva. Além disso, tem constitucionalidade, pois encontra consonância com a dignidade, um princípio geral do Estado Democrático de Direto, legitimada na Constituição de 1988. Portanto, há instrumentos que legitimam os cuidados paliativos e proporcionam maior segurança ao médico para tomar decisões relacionadas à adequação de suporte aos pacientes com doenças graves e incuráveis.
Recomenda-se o registro claro e detalhado, incluindo data e participantes, de todas as discussões sobre objetivos de cuidado em prontuário médico. Não é necessário termo de consentimento ou qualquer documento além do prontuário médico. As medidas instituídas no contexto de urgência podem ser retiradas, se em um momento posterior fica claro que elas já não estão sendo benéficas ou estão em desacordo com os valores do paciente.
Diante de dilemas bioéticos, a imposição de uma ordem unilateral pode fraturar irreparavelmente a relação médico-pais em um momento em que essa relação é mais necessária do que nunca. Alinhamento entre todas as partes, com tempo, comunicação adequada e apoio psicológico é aconselhável. A equipe de cuidados paliativos pediátricos é facilitadora desse processo. Limitação terapêutica deve ser, sobretudo, posição institucional e nunca pessoal. A construção desse plano é paulatina, conforme haja sinais de deterioração clínica, progressiva e irreversível.
Permitir a morte natural é eticamente e legalmente diferente de acelerar o processo de morte (eutanásia). A eutanásia é definida como crime pelo código penal brasileiro e não faz parte da prática de cuidado paliativo, nem de seus princípios.
Do ponto de vista legal, no Brasil, as crianças são consideradas autônomas para tomar decisões apenas após os 18 anos. Embora as crianças e adolescentes não possam consentir, pais e profissionais devem informá-los com linguagem apropriada à idade, ouvi-los e solicitar sua concordância com os tratamentos propostos. A incapacidade de plena expressão pode ser causa de conflitos. Em caso de discordância entre o paciente e os responsáveis legais, a equipe atua como mediadora buscando sempre o melhor interesse da criança ou adolescente, que é o protagonista da história. “Se, depois de eu morrer, quiserem escrever a minha biografia, não há nada mais simples. Tem só duas datas – a da minha nascença e a da minha morte. Entre uma e outra cousa todos os dias são meus” (Fernando Pessoa em Poesia Completa de Alberto Caeiro).
Em situações específicas como cromossomopatias e malformações cerebrais graves, a expressão clínica é variada e o paciente pode apresentar períodos de estabilidade. Nesses casos, é fundamental individualizar o plano conforme o quadro clínico, o ponto na trajetória da doença, outras comorbidades e problemas como falência de acessos venosos, refratariedade no manejo de sintomas, declínio funcional, aumento do número de internações, levando em consideração valores e desejos da família. Quando o diagnóstico é pré-natal, planejamento antecipado multidisciplinar com a família sobre possibilidades nos objetivos de cuidado (prolongamento de vida, prolongamento de vida com conforto, apenas medidas de conforto ou alta para casa) é aconselhável. Isso inclui o plano de parto, recepção do bebê, proposta de intervenção, internação na UTI e discussão sobre suporte avançado e reanimação. Certamente, o uso indiscriminado de tecnologia avançada para todo tipo de paciente não é mais eticamente aceito. Ainda assim, no Brasil, o prolongamento artificial da vida biológica, sem que se faça maiores ilações a respeito do benefício, parece socialmente mais aceitável do que a morte da criança.
A qualidade ou o significado de uma vida com limitações físicas e/ou cognitivas é interpretada pelas famílias de maneiras diferentes e de acordo com seu contexto de relação. Na formação das impressões, vários aspectos são colocados. Disse Fernando Pessoa: “O ambiente é a alma das coisas. Cada coisa tem uma expressão própria e essa expressão vem-lhe de fora. Cada coisa é a intersecção de três linhas, e essas linhas formam essa coisa: uma quantidade de matéria, o modo como interpretamos e o ambiente em que está. Esta mesa, a que estou escrevendo, é um pedaço de madeira, é uma mesa, e é um móvel entre outros aqui neste quarto. A minha impressão desta mesa, se a quiser transcrever, terá que ser composta das noções de que ela é de madeira, de que eu chamo àquilo uma mesa e lhe atribuo certos usos e fins, e de que nela se refletem, nela se inserem, e a transformam, os objetos em cuja justaposição ela tem alma externa, o que lhe está posto em cima. E a própria cor que lhe foi dada, o desbotamento dessa cor, as nódoas e partidos que tem – tudo isso, repare-se, lhe veio de fora, e é isso que, mais que sua essência de madeira, lhe dá a alma. E o íntimo dessa alma, que é o ser mesa, também lhe foi dado de fora, que é a personalidade.”
A comunicação sobre sequelas, limitações e prognóstico é delicada. Deve-se evitar o imperativo da verdade, dar a opção ao paciente e à família de receber a informação ou não e comunicá-la de maneira gradual e compreensível. Tanto empatia quanto sensibilidade, honestidade e clareza são essenciais para a relação entre equipe e família. Diante de prognósticos incertos ou em situações como estado inconsciente persistente, o profissional não deve usar seus valores e crenças pessoais. É comum que a família questione: “o que você faria se fosse seu filho?”. Dignidade e sofrimento são conceitos existenciais, pessoais e subjetivos. O termo “sofrimento” tem aplicações ambíguas, é usado por muitos de nós para justificar ações diferentes e é considerado por alguns autores uma construção social. Cuidar de uma criança em sofrimento é tarefa moralmente desafiadora, uma vez que a medicina pode ser tanto alívio quanto fonte desse mal. A deliberação com foco no melhor interesse da criança deve permear todo o processo.
Por outro lado, se houver grandes chances do tratamento proposto melhorar o paciente com pouco impacto em termos de riscos e morbidades, mas, mesmo assim, a família optar por não intervenção, a equipe precisa atuar em busca do melhor interesse do paciente considerando que os valores dos responsáveis legais são danosos. A interconsulta com comitês de bioética, ética ou até o auxílio do Ministério Público são recursos à disposição.
Expertise em manejo farmacológico e não farmacológico de sintomas desagradáveis como dor, náuseas, vômitos, dispneia, constipação, sialorreia e distonia, além de sugestões nas discussões sobre situações como falência de acessos venosos, esgotamento do acompanhante e intervenções para dores multidimensionais (sociais, espirituais e emocionais) que frequentemente estão presentes tanto nos pacientes quanto nas famílias, justificam a solicitação de auxílio da equipe de cuidados paliativos pediátricos também para casos difíceis de ventriculites ou outras infecções de sistema nervoso central.
Outra situação constantemente aflitiva é a morte cerebral. No Brasil, a Resolução n 2173 publicada pelo Conselho Federal de Medicina (CFM) em 15 de dezembro de 2017 (em substituição à Resolução n 1480/1997 do CFM) define os critérios diagnósticos de morte encefálica (ME). A Resolução torna obrigatória a determinação de ME em todos os pacientes que apresentem coma não perceptivo e apneia persistentes, independente da possibilidade de doação de órgãos ou tecidos para transplantes. O óbito é confirmado no momento da conclusão dos testes e o caso deve ser notificado à Organização de Procura de Órgãos (OPO). É a OPO, nunca a equipe assistencial, que dialoga com as famílias a respeito da doação de órgãos. Em caso de não doadores, há suspensão de todo o suporte terapêutico. Respeito a despedidas e rituais religiosos, além do esclarecimento sobre o diagnóstico, os testes e a conduta são recomendáveis. Em caso de doadores, o paciente é encaminhado para captação de órgãos antes da suspensão. Enquanto não há definição sobre a autorização, o suporte deve ser mantido visando à vitalidade dos tecidos do potencial doador. A doação, além de obviamente beneficiar os receptores, auxilia na elaboração do luto da família. Nos EUA, vêm aumentando o número de famílias que questionam e solicitam adiamento da prova de apneia para confirmação de ME. O paciente Bobby Reyes, um menino de 14 anos, recebeu o diagnóstico de ME em setembro de 2019 num hospital em Michigan. Seus pais colocaram-se contra a retirada de suporte avançado de vida, recorrendo a meios legais e tentando transferência a outros serviços. Mesmo assim, Bobby foi submetido à suspensão de suporte cerca de 3 semanas após o diagnóstico de ME. Atualmente, os pais lutam junto a um deputado de Michigan pela “Lei Bobby”, que autorizaria responsáveis legais a adiar a prova de apneia por tempo indefinido. Desde 1968, quando os primeiros critérios para definição de ME foram propostos, objeções legais, filosóficas e religiosas fazem parte do debate. Como em tantas outras situações, a comunicação adequada desempenha papel chave.
À equipe de Cuidados Paliativos Pediátricos, cabe a função de oferecer suporte ao luto dos pais. Como o personagem Alfredo de Valter Hugo Mãe em O Filho de Mil Homens: “Pensava secretamente que os filhos podiam ser só uma vingança contra o peremptório da morte. Como uma revolta contra o apagamento absoluto. Como se fosse de acreditar que através das crianças que se criavam se podia perdurar ainda.” A morte do filho é uma tragédia social e pessoal de dimensões absurdas. É descrita como um mergulho ao abismo mais profundo. Apoio psicológico, disposição para esclarecimentos, ou para silêncio, respeito e tempo para os ouvir são as essências do suporte ao luto. “o tempo guarda cápsulas indestrutíveis porque, por mais dias que se sucedam, sempre chegamos a um ponto onde voltamos atrás, a um início qualquer, para fazer pela primeira vez alguma coisa que vai nos dilacerar impiedosamente porque nessa cápsula se injeta também a nitidez do quanto amávamos quem perdemos, a nitidez do seu rosto, que por vezes se perde, mas ressurge sempre nessas alturas, até o timbre da sua voz, chamando o nosso nome ou, mais cruel ainda, dizendo que nos ama com um riso incrível pelo qual nos havíamos justificado em mil ocasiões no mundo”, disse o Senhor Silva em a máquina de fazer espanhois, de Valter Hugo Mãe. Os pais em luto não deixam de ser pais; tanto a dor, quanto a lembrança e o amor os acompanharão pra sempre. Em Homens Imprudentemente Poéticos, também de Valter Hugo Mãe: “De algum modo, o afecto que a senhora Kame lhe guardava impedia-a de verdadeiramente ficar sem ninguém. Dizia para si mesma: amar é uma proibição de estar só. Ainda que ausente, a menina era uma companhia impossível de se perder.”
Leila Volpon e Fabíola Leite
Pediatras paliativistas, umas das fundadoras do GEPAP (Grupo de Estudos em Paliativismo Pediátrico), do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo.
Bibliografia:
Iglesias SBO, Oliveira NF, Amaral Neto AM, Souza CR, Zoboli I, Lago PM, Barbosa SMM. Cuidados Paliativos Pediátricos: O que são e qual sua importância? Cuidando da criança em todos os momentos. Documento Científico. Sociedade Brasileira de Pediatria. Fevereiro, 2017.
A Global History of Children’s Palliative Care. ICPCN.org
Cuidado paliativo pediátrico e neonatal. Andreza Viviane Rubio. Jussara de Lima e Souza. Atheneu. 1Ed, Rio de Janeiro, 2019.
Cuidados Paliativos na Prática Pediátrica. Sílvia Maria de Macedo Barbosa. Ivete Zoboli. Simone Brasil O. Iglesias. 1Ed, Rio de Janeiro, Atheneu, 2019.
Mirza FA, Shamim MS. Role of palliative CSF diversion in patients with intracranial metastatic disease and symptomatic hydrocephalus. J Pak Med Association, V 68, N 9, 2018.
Williamson T, Painter B, Howell EP, Goodwin CR. Top Ten Tips Palliative Care Clinicians Should Know About Spinal Tumors. Journal of Palliative Medicine, V 22, N 1, 2019.
CONSELHO FEDERAL DE MEDICINA [homepage na internet]. Código de Ética Médica Brasileiro. http://www.portalmedico.org.br/novocodigo/integra_5.asp, acessado em 2020.
MINISTÉRIO DA SAÚDE. Resolução no 41, de 31 de outubro de 2018, in.gov.br, acessado em 2020.
Ribeiro SCC, Otani RTV, Fukuda MV. Cuidado paliativo na emergência. In: Velasco, Irineu Tadeu; Brandão Neto, Rodrigo Antonio; Souza, Heraldo Possolo de; Marino, Lucas Oliveira; Marchini, Julio Flávio Meirelles; Alencar, Júlio César Garcia de. Medicina de emergência: abordagem prática [13.ed.]. BARUERI: Manole, p.1240-1252, 2019.
Palhares D, Santos IA, Cunha ACR. Limitação terapêutica para crianças com malformações cerebrais graves. Revista Bioética 2016;24 (3):567-78.
Dadalto L, Affonseca CA. Considerações médicas, éticas e jurídicas sobre decisões de fim de vida em pacientes pediátricos. Revista Bioética 2018; 26 (1): 12-21.
Robins B, Booser A, Lantos JD. When Parents Have Misunderstandings About Risks and Benefits of Palliative Surgery. Pediatrics, v 142, n6, 2018, p1-7.
Yamasaki M. Life and Medical Ethics in Pediatric Neurosurgery. Neurol Med Chir (Tokyo), 57, 101-105, 2017.
Friedrich AB. The Suffering Child: Claims of Suffering in Seminal Cases and What To Do About Them. Pediatrics, V146, S1, 2020.
Lewis A, Bonnie RJ, Pope T. Is There a Right to Delay Determination of Death by Neurologic Criteria? JAMA Neurology. Published online August 3, 2020.
Resolução número 2173, de 23 de novembro de 2017. Publicado no Diário Oficial da União em 15 de dezembro de 2017, Edição 240, Seção 1, páginas 50-275. Órgão: Conselho Federal de Medicina.
Eric-Emmanuel Schmitt. Oscar e a Senhora Rosa.
Valter Hugo Mãe. O Filho de Mil Homens.
Valter Hugo Mãe. Homens Imprudentemente Poéticos.
Valter Hugo Mãe. A Máquina de Fazer Espanhois.
Fernando Pessoa. O Livro do Desassossego.
Fernando Pessoa. Poesia Completa de Alberto Caeiro.
